Diagnosi ed Imaging del Fibroma Uterino
Un fibroma uterino può essere scoperto dalla paziente in molteplici modi e/o situazioni.
Generalmente la paziente lo scopre durante una visita di routine dal ginecologo, dove un’ecografia può facilmente mettere in risalto questa patologia.
Durante la visita duale per il pap test il ginecologo dovrebbe sempre e comunque eseguire un’ecografia della pelvi, perché ciò consente di evidenziare patologie come il fibroma uterino.
Ma anche una possibile adenomiosi o un varicocele pelvico.
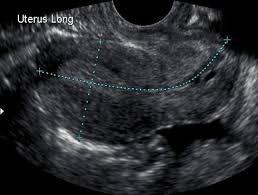
Ecografia
L’esame più dirimente e di primo livello per diagnosticare un fibroma uterino è l’ecografia che può essere eseguita sia per via intravaginale, quando il paziente si rivolge ad un ginecologo, o può essere eseguita per via transpubica, quando ad eseguirla sia invece un radiologo.
L’ecografia è un esame semplice e rapido, sono necessari infatti pochi minuti per eseguirlo, e mette ben in risalto le ovaie, specifiche della patologia in particolare la sede, l’estensione ed il numero.
Un’ecografia eseguita da operatore esperto può anche evidenziare il tipo di vascolarizzazione del fibroma e soprattutto se il fibroma sia più o meno vascolarizzato.
La vascolarizzazione di una massa luteina è spesso dirimente per eseguire in maniera accurata un’iniziale diagnosi differenziale fra, per esempio, un fibroma ed un adenomiosi.
(visita anche la pagina https://adenomiosi.it/)
E’ importante anche perché il medico può andare a studiare lo stato di entrambe le ovaie, oltreché valutare la vascolarizzazione venosa pelvica per escludere l’eventuale presenza di un varicocele o altre patologie sempre a carico del piccolo addome.
Nel caso la paziente dovesse eseguire un’ecografia transpubica, quindi senza l’utilizzo di una sonda intra vaginale, è importante che la vescica sia ben distesa in modo da facilitare l’esecuzione dell’esame ecografico, nella fattispecie il passaggio degli ultra suoni.
L’ esecuzione di un’ecografia è poi indicata nel periodo post operatorio generalmente a circa 23 mesi dall’intervento di embolizzazione, in modo da valutare gli iniziali cambiamenti del fibroma embolizzato e per valutare a distanza la situazione generale della paziente a livello pelvico.
L’ecografia, come detto, è un esame di primo livello, ma per determinate patologie, in particolare per la valutazione di uteri molto grandi o affetti da numerosi fibromi, può presentare alcuni limiti. In questi casi, dunque, il radiologo può riservarsi la possibilità di prescrivere un esame di risonanza magnetica, per una più precisa valutazione della patologia in essere.
La risonanza magnetica
La risonanza magnetica è un esame da considerarsi di secondo livello e viene generalmente richiesto dal radiologo quando le varie informazioni che il medico possiede necessitano di essere maggiormente integrate, rispetto a quelle derivanti dall’esame ecografico.
L’ esame di risonanza magnetica permette al medico una valutazione più accurata non solo per quanto riguarda la grandezza e l‘estensione della massa fibromatosa ma anche per quanto riguarda la sua vascolarizzazione (se la risonanza viene seguita con l’utilizzo del mezzo di contrasto).
In casi ben selezionati la risonanza magnetica, inoltre, permette di escludere con una sensibilità ed una specificità molto elevate l’eventuale presenza di una neoformazione di tipo maligno, diversa dal mioma (sarcoma uterino) e pertanto in questo contesto l’esecuzione di una risonanza magnetica a volte assume carattere di assoluta necessità.
L’esame di risonanza magnetica fornisce infatti al medico molte più informazioni rispetto all’ecografia riuscendo, inoltre, anche a valutare meglio lo stato di tutti gli organi adiacenti all’utero.
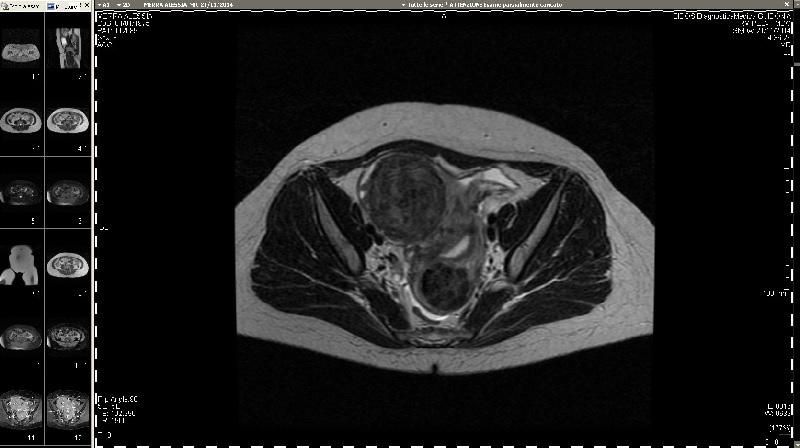
A differenza di pochi anni fa l’esame di risonanza magnetica con mezzo contrasto permette di escludere con ragionevole certezza la presenza di formazioni di tipo maligno che ovviamente controindicherebbero l’intervento di embolizzazione, necessitando piuttosto di un intervento di enucleazione per via chirurgica tradizionale.
Infine l’esame di risonanza magnetica viene spesso indicato alla paziente ad un anno dall’intervento di embolizzazione in modo da potere sancire definitivamente la totale vascolarizzazione delle masse uterine, la loro riduzione, e, di fatto, l’avvenuta guarigione della paziente.
Isteroscopia diagnostica
Questo esame, prettamente di pertinenza ginecologica, consente di studiare in maniera accurata e precisa l’interno dell’utero, ovvero la sua cavità.
E’ particolarmente indicato nel caso il ginecologo intendesse valutare un eventuale rimozione di un mioma aggettante all’interno della cavità uterina (in questo caso si tratterebbe di un fibroma sottomucoso).
Nel caso sussistesse l’indicazione a rimuovere il fibroma l’isteroscopia da diagnostica diventerebbe operativa nella stessa seduta.
Sfortunatamente i fibromi che possono essere asportati mediante Isteroscopio non sono molti, perché tali miomi devono essere poco aderenti alla parete muscolare per poter essere enucleati.
Va inoltre detto che, a volte, la paziente può essere affetta da fibromi sottomucosa ma può anche presentare in concomitanza miomi intramurali, affezioni queste ultime che, ovviamente non possono essere trattate mediante il solo isteroscopio ma che, tuttavia, possono richiede un trattamento in quanto possibili causa di sintomatologia come, per esempio, il sanguinamento.
Pertanto, soprattutto in pazienti che presentano fibromi sia intramurali che sottomucose l’isteroscopia non riesce purtroppo a trattare definitivamente il problema.
L’isteroscopia diagnostica è invece di particolare utilità quando il ginecologo voglia ben valutare lo stato della cavità uterina nell’ottica di pianificare una possibile gravidanza.
L’isteroscopia diagnostica può fornire, infatti, importanti informazioni riguardo la compromissione della cavità da parte di uno o più fibromi, evenienza che può compromettere o rendere maggiormente difficoltoso un impianto.
Tomografia assiale computerizzata (TC)
Questa indagine viene poco utilizzata per la valutazione del mioma uterino in quanto non è in grado di fornire informazioni accurate a differenze dell’esame di risonanza magnetica.
Raramente può essere richiesta dal radiologo quando questi voglia valutare attentamente la vascolarizzazione del circolo arterioso, uterino, permettendo inoltre questa metodica valide e precise ricostruzioni anche in 3D dei vasi interessati.
Può rivelarsi inoltre utile in caso di sospetta presenza di stadiazione di neoformazione di natura maligna (sarcoma uterino) in quanto la TC è in grado di fornire informazioni accurate riguardo lo studio dei linfonodi.
Può essere infine indicata in alcune pazienti che non possono essere sottoposte a risonanza magnetica (claustrofobia, impossibilità nel mantenere una posizione stabile e ferma per circa trenta-quaranta minuti ecc) .